
«ЭпиВакКорона» — вредная пустышка, регистрация которой должна быть отозвана Два независимых исследования — «Медузы» и Европейского университета — установили ее отрицательную эффективность
Мы говорим как есть не только про политику. Скачайте приложение.
Несмотря на сообщение о том, что Минздрав России отказался от закупок вакцины «ЭпиВакКорона», его производители настроены оптимистично — и ждут очередного заказа на производство в феврале. Между тем ученые, а также журналисты «Медузы» получили убедительные доказательства, что эта вакцина неэффективна и создает у привитых людей совершенно ложное чувство безопасности (в отличие от «Спутника V», который точно защищает от тяжелого течения ковида). Рассказываем о двух исследованиях, которые позволили прийти к таким выводам.
«ЭпиВакКорона» — пептидная вакцина против COVID-19, созданная центром «Вектор» Роспотребнадзора и зарегистрированная Минздравом 13 октября 2020 года без проведения клинических исследований по эффективности. Насколько эта вакцина обеспечивает защиту привитых, до сих пор не ясно, даже если принимать во внимание только данные производителя: соответствующие исследования начаты в конце 2020-го, но их результатов нет ни в научной печати, ни где-либо еще.
Единственная научная статья разработчиков о применении их вакцины на людях (еще есть статья про хомяков) опубликована в журнале «Инфекция и иммунитет», который издается структурами самого Роспотребнадзора. В ней приведены данные не по эффективности, а по иммуногенности — способности стимулировать выработку антител. Однако даже эти косвенные сведения о вакцине (содержащие множество методических провалов) прямо противоречат аналогичному независимому исследованию сыворотки крови вакцинированных, проведенному добровольцами. Какова же реальная эпидемическая эффективность «ЭпиВакКороны», до сих пор оставалось только догадываться — несмотря на то, что препарат все еще активно производится и применяется в России, особенно за пределами Москвы.
«Медузе» удалось самостоятельно проанализировать результаты применения «ЭпиВакКороны» и других российских вакцин на основе данных о заболеваемости в Москве летом 2021 года. Эти результаты подтверждают то, о чем многие уже догадывались, но никто не мог статистически доказать: «ЭпиВакКорона» неэффективна как вакцина; более того, она может быть вредна в том отношении, что дает привитым ложное ощущение защиты и тем самым стимулирует бо́льшую заболеваемость.
Данные, на основе которых сделан такой вывод, получены от источника, имеющего доступ к московской системе мониторинга заболеваемости. В этой системе фиксировалась среди прочего разбивка заболевших по статусу вакцинации (привит или нет, одна или две дозы) и по использованному препарату. Их анализу посвящена отдельная научная рукопись, которая публикуется одновременно с этой статьей «Медузы», а наши расчеты полностью открыты и выложены на GitHub.
Хотя редакция «Медузы» уверена в своих расчетах и полученных выводах, мы до сих пор не были абсолютно убеждены в достоверности самих данных, предоставленных нам источником, поскольку нам не удалось получить их независимого подтверждения. Это подтверждение пришло в совершенно иной форме из Санкт-Петербурга, где группа ученых под руководством Антона Барчука из Европейского университета провела собственное независимое и методологически существенно отличающееся исследование. «Медуза» не участвовала ни в планировании, ни даже в обсуждении этой работы — но она полностью подтвердила наши выводы.
Получается, что в России до сих пор — на фоне рекордной заболеваемости — производится и применяется неэффективная вакцина. Публикуем наш анализ.
Качество данных из Москвы, предоставленных нам источником, не вызывает сомнений по целому набору косвенных признаков. В ключевых выводах анализ этих данных совпадает с тем, что уже известно о «Спутнике», и с общим научным консенсусом о сравнительной эффективности вакцин в разных возрастных группах. Для фальсификации данных такого качества потребовалось бы и знание эпидемиологии, и обладание точной статистикой по вакцинации в Москве.
О результатах применения вакцин в России почти ничего не известно. По «Спутнику» есть зарубежные исследования, но «ЭпиВакКорона» на экспорт не поставляется
5 декабря 2021-го исполнился ровно год с начала кампании вакцинации от ковида в России. Практически одновременно с российской началась и мировая прививочная кампания: сначала в Великобритании, США и Израиле, затем в других странах. В России первой и самой массовой вакциной стал «Спутник V», в мире к настоящему моменту больше всего людей вакцинированы препаратами Pfizer/BioNTech (на конец декабря в США и Евросоюзе суммарно вакцинированы около 700 миллионов человек, компания собиралась произвести в 2021-м 2,5 миллиарда доз). То есть период, в который проводятся национальные кампании вакцинации, примерно один и тот же повсеместно — однако объем информации, касающейся их результатов, совершенно несопоставим.
Под «открытой информацией» имеются в виду далеко не только технические вещи, такие как протокол исследования зарегистрированных вакцин или результаты экспертизы при регистрации. Речь идет о гораздо более важных вопросах:
- Насколько эффективен «Спутник V» для разных возрастных групп при реальном применении?
- Как его эффективность изменилась с приходом вариантов дельта и омикрон, которых не было на момент завершения клинических исследований «Спутника V»?
- Как отличается эффективность против тяжелого и легкого заболевания, против бессимптомной инфекции, против смертности?
- Как долго сохраняется вакцинный иммунитет, влияет ли на эту длительность возраст человека?
- Каковы результаты кампании бустерной вакцинации, начавшейся в России с июля 2021 года?
И наконец:
- Что же все-таки произошло с людьми, привитыми «ЭпиВакКороной» — препаратом, который был зарегистрирован Минздравом без данных о его эпидемиологической эффективности? И который до сих пор многие называют «эффективной вакциной» несмотря на то, что мы ничего не знаем о его способности защищать вакцинированных?
Получить ответы на все эти вопросы можно, и это даже не очень сложно. Для западных вакцин соответствующие ответы есть, они найдены в ходе так называемых ретроспективных исследований, когда результаты применения препарата анализируются уже после регистрации, в ходе самой прививочной кампании. Для этого проводится анализ статистики заболеваемости среди вакцинированных и не получивших прививки; исследования проходят в отдельных медучреждениях — или даже в регионе или целой стране. Информация о заболевших сопоставляется с реестром вакцинации и дополнительно перепроверяется; таким образом, становится понятна эффективность вакцины в реальных условиях — когда нет рандомизации и ослепления, когда иммунитет может падать со временем и когда на смену исходному варианту SARS-CoV-2 приходят новые.
Например, именно благодаря подобным ретроспективным исследованиям стало впервые ясно, как вакцины защищают не от заболевания (конечная точка большинства клинических исследований на момент регистрации), а от смерти. На добровольцах измерить этот параметр попросту невозможно из-за редкости такого тяжелого исхода: чтобы измерить его частоту, понадобились бы не десятки, а сотни тысяч участников.
В ходе таких исследований впервые обнаружено и то, как на эффективность вакцины влияет распространение новых вариантов вируса, которых на момент клинических исследований просто не было (вот лишь несколько примеров: исследование из Англии, Шотландии, обзор Uptodate, последние данные по омикрону в ЮАР).
Наконец, в серии подобных исследований установлено, что эффективность вакцинации падает со временем, а следовательно, для более надежной защиты необходима бустерная прививка, и нужна она прежде всего для людей старшего возраста (подробнее об этом здесь). Опубликованы уже десятки подобных исследований из Израиля, Великобритании, США, Швеции и других стран (обзор самых первых подобных исследований можно прочитать здесь). Даже крохотный Катар, у которого нет своей собственной вакцины, внес ощутимый вклад в понимание динамики вакцинного иммунитета при ковиде.
Что касается российских вакцин, ситуация очень странная: по «ЭпиВакКороне» и «КовиВаку» нет не то что результатов ретроспективных исследований, но даже итогов клинических исследований эффективности на добровольцах — а именно на условиях проведения таких исследований вакцины и регистрировались. Со «Спутником V» в этом отношении, конечно, все несравнимо лучше, но ситуация все равно парадоксальная: почти все, что мы знаем об этой вакцине, установлено за рубежом. Есть лишь отдельные, хотя и важные исключения:
- Во-первых, благодаря ученым из Европейского университета в Санкт-Петербурге, Первого медицинского университета, Тарусской больницы и других медицинских центров мы знаем, что вакцинация (всеми вакцинами, 96% которых составлял «Спутник V») защищает по крайней мере от госпитализации: заразившиеся попадают в больницу в пять раз реже, если прошли полную вакцинацию (препринт). Это очень важная работа в контексте исследований «Спутника» — прежде всего, с точки зрения независимого подтверждения заявлений разработчика. Важно также, что это ретроспективное исследование сделано уже после распространения в России дельты. К сожалению, при этом исследование ограничено информацией о тех, кто уже успел заболеть, причем достаточно тяжело и попал на КТ-скрининг. Такое исследование не дает информации об общей эффективности вакцин, поскольку та зависит в том числе от способности предотвращать заражение. Второе важное ограничение этой работы — отсутствие каких-либо данных о вакцинированных «ЭпиВакКороной».
- Во-вторых, есть исследование вакцины «Спутник Лайт», которое проведено самим разработчиком из Центра Гамалеи как раз на данных, аналогичных тем, что использовались в других странах, — сведениях из реестров заболевших и вакцинированных. Оно сделано в период доминирования варианта дельта и охватывает только жителей Москвы. Это исследование во многом аналогично описанному ниже нашему собственному анализу, однако, увы, в нем совершенно опущен анализ каких-либо вакцин, кроме «Спутника Лайт». Последняя в России используется почти исключительно для бустерной вакцинации, поэтому сведения о ее эффективности важны скорее не для россиян, а для собственных экспортных задач производителя. Ни о «Спутнике V», ни об «ЭпиВакКороне» на основе этого исследования напрямую судить нельзя.
- Есть исследования сывороток крови вакцинированных «Спутником» (1, 2, 3), они позволяют косвенно судить о длительности иммунитета и его «силе» относительно новых вариантов вируса. Однако, как уже многократно писала «Медуза», исследования антител — это лишь дополнительный и косвенный источник знаний об эффективности вакцин: антитела бывают разными, иммунитет не исчерпывается одним только уровнем антител, корреляция между этим уровнем и защитой не так проста, как хотелось бы.
- Наконец, существуют зарубежные исследования российских вакцин. Прежде всего, это исследование эффективности «Спутника Лайт» в Аргентине на людях старше 60 лет и недавно опубликованное исследование «Спутника V» на данных реестра Венгрии. Обе работы дают важную недостающую информацию, но также имеют свои ограничения: они проведены в период доминирования варианта альфа, потому имеют ограниченную ценность сейчас, когда способный уходить от иммунитета вариант дельта сменяется еще более опасным в этом отношении вариантом омикрон.
Из-за отсутствия открытых данных о заболеваемости и вакцинации образуется странный провал: российские вакцины на территории России практически не исследуются. Отвечая на вопрос о том, кому нужна бустерная вакцинация, «Медуза» вынуждена ссылаться на американский и израильский опыт. А на вопрос о том, насколько хорошо защищают российские вакцины от дельты или омикрона, мы снова вспоминаем данные американской фармкомпании Pfizer или доклады британского NHS. Но «Спутник» не производится Pfizer/BioNTech; аналогии — вынужденное и неизбежное решение, когда они — единственный источник релевантной информации.
Прямых ответов на приведенные выше вопросы, к сожалению, действительно нет, но важно осознавать, что такая ситуация сложилась вовсе не потому, что провести аналогичные исследования в России невозможно. Это вполне реально.
Ретроспективные исследования эффективности вакцин проводятся по относительно простой и прямолинейной методике. Чтобы оценить, насколько вакцина снижает риск того или иного исхода заболевания, необходимо понимать, кто и когда попал в медицинское учреждение в регионе или сдал соответствующий тест, знать статус вакцинации этих людей и исход болезни / результат тестирования. Агрегированные (то есть уже обобщенные, без персональных данных) сведения такого рода публикуют Израиль, Швейцария, Великобритания и другие страны. Имея же полные, еще не агрегированные данные такого рода по любому крупному региону России или даже по нескольким медучреждениям, можно было бы ответить и на вопрос о текущей эффективности «ЭпиВакКороны» и «Спутника», равно как и на вопрос о частоте прорывных инфекций и о длительности иммунитета. Это делается буквально по нескольким стандартным методикам из учебника медицинской статистики.
Данные для этих исследований есть, они собираются Минздравом, департаментом здравоохранения Москвы и другими медицинскими ведомствами. К сожалению, ни одно из них до сих пор такими сведениями не поделилось с общественностью и даже не опубликовало результаты своей собственной аналитики (если не считать упоминавшееся небольшое исследование «Спутника Лайт»).
Мы самостоятельно проанализировали данные о заболеваемости в Москве летом 2021 года. Их предоставил источник
«Медузе» удалось от собственного источника получить данные, которыми почему-то не делится c гражданами московский депздрав. С важными оговорками, о которых будет сказано ниже, они позволяют ответить на некоторые важные вопросы о российских вакцинах.
Данные представляют собой таблицу заболевших ковидом с разбивкой по тяжести болезни, возрастной группе и статусу вакцинации за два месяца — июнь и июль 2021 года. В данных за июль также имеется разбивка по типу препарата, которым ранее был вакцинирован человек: это может быть «Спутник V», «ЭпиВакКорона» и «КовиВак» (последний представлен лишь в очень небольшом количестве, мы о нем в этой статье не говорим). Таблица содержит агрегированные данные по группам, в ней нет ни имен заболевших, ни названий медучреждений, ни какой-либо другой информации, позволяющей идентифицировать пациентов. К сожалению, в ней нет даже сведений о времени, прошедшем с момента вакцинации для каждого отдельного человека к моменту постановки диагноза, — такого рода информация могла бы помочь оценить длительность иммунитета.

Несмотря на множество подробностей, суть нашего анализа довольно проста. Мы сопоставляем доли зарегистрированных заболевших в Москве среди вакцинированных разными препаратами в группах разного возраста. При этом учитывается общее население города в разных возрастных группах, а также доли вакцинированных разными препаратами в этих возрастных группах.
Более подробный рассказ о методике расчетов можно прочитать ниже. Однако, прежде чем подробно говорить о формулах и смещениях, имеет смысл привести самые главные выводы нашего анализа, которые могут иметь прямое практическое значение.
Что мы можем твердо утверждать:
- Внутренние данные о заболеваемости депздрава Москвы подтверждают наличие защитной эффективности у «Спутника V», причем против более тяжелого течения она повышается.
- По результатам применения «ЭпиВакКороны» в Москве у этой вакцины не обнаружилось какой-либо эффективности вообще. Число привитых препаратом производства «Вектора» существенно меньше, чем по «Спутнику V», поэтому доверительные интервалы (ДИ) оценок эффективности здесь оказались очень велики. Характерно, однако, что средние измеренные значения эффективности уходят в минус для всех возрастных групп: −16% для группы 18–50 и еще ниже для более старших групп. Мы предполагаем, что это связано с вполне понятным и ожидаемым изменением поведения людей после прививки: они начинают вести более активный образ жизни, рассчитывая на защиту, которой нет.
Данные также говорят о том, что:
- Пожилые, вакцинированные «Спутником», заболевают непропорционально чаще, чем молодые. Но повышенная заболеваемость в старших группах в наших расчетах не означает, что вакцина для этой группы хуже работает — мы этого не знаем и это бы противоречило многим другим исследованиями. Ограничения в наших данных не позволяют отделить биологические и поведенческие факторы, влияющие на расчетную эффективность, поэтому ее видимое снижение с возрастом может объясняться не падением иммунитета в этой группе, а другими причинами.
- Какими бы причинами ни объяснялась повышенная заболеваемость, учитывая результаты мировых исследований вакцинного иммунитета, эти предварительные данные говорят об острой необходимости бустерной вакцинации именно в этой возрастной группе.
Учитывая ограничения, о которых будет рассказано ниже, мы не можем решить следующие проблемы без дополнительных данных:
- Мы не можем утверждать, отличается ли эффективность «Спутника» в условиях доминирования варианта дельта от той эффективности, что была изначально измерена в клиническом исследовании III фазы, когда дельты еще не было. Методики исследований слишком отличаются, чтобы сопоставлять их результаты с достаточной точностью. Тем не менее сравнить эффективность против разных вариантов принципиально возможно — если бы такая задача была поставлена медицинскими работниками в момент распространения нового варианта. Она должна быть поставлена сейчас, когда омикрон в России вытесняет дельту (будет ли это сделано, мы не знаем).
- Мы не понимаем, как долго длится полученный после вакцинации иммунитет. Это можно установить, только имея полные неагрегированные сведения о заболевших, в том числе содержащие информацию о времени, прошедшем с момента прививки. Такие данные, повторимся, есть в распоряжении депздрава Москвы, но не у нас.
Выводы по московским данным совпадают с результатом независимого исследования эффективности вакцин в Петербурге: «ЭпиВакКорона» не работает
Одновременно и независимо от нашего анализа отсутствие защитной эффективности «ЭпиВакКороны» обнаружили и авторы уже упоминавшегося петербургского исследования — в новой, только что опубликованной статье.
Напомним, что выше шла речь об их работе, проведенной летом 2021 года, в которой группа под руководством Антона Барчука из Европейского университета установила защитную эффективность «Спутника» против направления на госпитализацию. Методически это было сделано так: ученые проанализировали доли вакцинированных и непривитых среди тех петербуржцев, которые уже получили положительный тест на коронавирус и были направлены в один из двух городских центров распределения больных. В центрах проводилась компьютерная томография, по результатам которой принималось решение о необходимости госпитализации. Именно это решение и было конечной точкой того исследования — ученые установили, что среди вакцинированных риск попасть в больницу после положительного теста примерно в пять раз ниже, чем среди непривитых. То есть соответствующая эффективность вакцин составила 81% (95% ДИ: 68–88).
Важно напомнить, что в прошлом исследовании ученые не имели возможности сопоставить эффективность разных вакцин — у них были данные только о том, вакцинирован человек или нет, но не каким именно препаратом. При этом подавляющее большинство (около 96%) привитых в Петербурге к тому моменту получили именно «Спутник V», поэтому можно было спокойно допустить, что измеренная эффективность относилась прежде всего к этой вакцине.
В новом исследовании, опубликованном 24 января в виде препринта, привитые разными вакцинами рассматривались уже отдельно, и именно это позволило явным образом обнаружить неэффективность «ЭпиВакКороны». Среднее значение уходит в минус: до —40%. Для сравнения: в нашем анализе эффективность «ЭпиВакКороны» в возрастной группе от 18 до 50 лет составила −16% (при 95-процентном доверительном интервале от —144% до +45%) и опускалась еще ниже в более старших возрастных группах.
Наше исследование и исследование группы Барчука сделаны разными методами, в разное время и по данным из разных городов, но оба приходят к одному и тому же основному выводу: реальная заболеваемость подтверждает защитную эффективность «Спутника V» и неэффективность «ЭпиВакКороны».
Исследование группы Барчука и наш анализ сделаны разными методами: методом «случай — контроль» (Барчук) и когортным подходом («Медуза»). В первом каждому заболевшему (человеку с положительным ПЦР-тестом, попавшему в центры распределения во время проведения исследования) подбирается «пара» из группы контролей (людей, которые не болели на этот момент). Группа контроля при этом должна быть максимально похожа на группу заболевших по параметрам, потенциально влияющим на заболеваемость: полу, возрасту, обычно еще району проживания и т. д. Затем в группах сопоставляются доли вакцинированных и невакцинированных, через которые и рассчитывается эффективность вакцин. В нашем анализе для определения эффективности вакцины проводится аналогичное сопоставление групп, но в них включается уже все население города, так как отправной точкой являются общегородские данные о заболеваемости.
В исследованиях есть много других отличий. Например, у нас были срезы по разным вакцинам только по тяжелобольным, в Петербурге — по всем людям, имеющим положительный тест и направленным на КТ (не все из них были больны тяжело и отправлялись в больницу).
И мы, и авторы петербургского исследования, пытались учитывать значительное число переболевших в группе невакцинированных, но делали это разными методами. Группа Барчука опрашивала самих участников исследования о прошлых ПЦР-тестах (из препринта понятно, что прошлые инфекции удалось учесть лишь в меньшей части случаев). Мы опирались на данные общегородского московского серомониторинга (анализа крови госпитализированных в Москве на наличие антител к коронавирусу).
Что еще важно отметить: в петербургском исследовании, как и в нашем анализе (и, кстати говоря, в исследовании самих разработчиков по «Спутнику Лайт»), наблюдается тенденция к снижению эффективности «Спутника» с повышением возраста: примерно от 70% в группе 18–30 — примерно до 50% в группе 60+.
Но сделать надежные выводы о причинах такого заметного падения эффективности невозможно. Дело в том, что во всех трех случаях не учтено потенциальное отличие групп вакцинированных и невакцинированных по доле людей с хроническими заболеваниями в разных возрастных когортах. Не до конца удалось учесть и влияние значительной доли переболевших среди непривитых. (А в большом венгерском исследовании «Спутника V» падения эффективности с возрастом обнаружить вообще не удалось.)
Как бы то ни было, опыт применения других вакцин в других странах однозначно говорит в пользу того, что именно для старших возрастных групп применение бустерных прививок может быть особенно оправданно.
«ЭпиВакКорона» продолжает применяться, ее регистрацию никто не отменял
Точное число вакцинированных «ЭпиВакКороной» к настоящему моменту неизвестно. По той же причине, по какой была неизвестна ее эффективность: сведения о количестве вакцинированных разными препаратами не публикуются. Вместо них производитель иногда представляет количество вакцины, «введенной в гражданский оборот». Так, 25 января в «Векторе» сообщали о 6,5 миллиона введенных в гражданский оборот комплектов вакцин (это количество доз, поделенное на два).

Помимо заявлений производителя мы можем ориентироваться только на наш анализ выборки реестра вакцинированных. Судя по нему, в Москве к началу августа «ЭпиВакКороной» были привиты более 130 тысяч человек, то есть более 4% от всех вакцинированных. Москва применение этой вакцины довольно быстро свернула — уже в конце июля оно пошло на спад. В то же время в регионах вакцинация продолжается до сих пор — в конце декабря, например, о свежих поставках «ЭпиВакКороны» сообщала пресс-служба Подмосковья. Есть регионы, где доля этой вакцины значительно выше, — например, в Якутии «ЭпиВаком» был привит почти каждый пятый, по крайней мере, по данным на начало августа, которые мы получили из выборки реестра вакцинированных. В Пермском крае и Новосибирской области эта доля тоже была немаленькой — в районе 10% от всех привитых.
Как изменились реальные доли вакцинированных осенью и зимой, мы не знаем. Но даже если бы сейчас «ЭпиВакКорона» не применялась вовсе, после появления данных о неэффективности этой вакцины все равно нужно было провести исследование заболеваемости среди вакцинированных — и в конечном счете приостановить регистрацию этого препарата.
Между тем в «Векторе» останавливаться не планируют: по словам его представителя, несмотря на сообщение о временной приостановке закупок Минздравом, получение очередного заказа на производство ожидается в феврале 2022 года.
Как и что мы считали
Происхождение данных
Выводы, описанные выше, основаны на анализе как публичных, так и непубличных данных. В наших вычислениях использованы прежде всего:
- данные о заболеваемости в Москве, переданные источником «Медузы» из внутренней системы аналитики департамента здравоохранения Москвы;
- данные о сертификатах вакцинации, собранные «Медузой» в виде анонимизированной выборки из реестра вакцинированных (о реестрах переболевших и вакцинированных мы писали ранее — 1, 2);
- официальные данные об общем числе вакцинированных в Москве, многократно озвученные в разное время мэром Москвы Сергеем Собяниным и собираемые аналитическим сайтом gogov.ru;
- данные Росстата о демографической структуре населения Москвы в 2020 году;
- данные московского серомониторинга (анализа крови госпитализированных в Москве на наличие антител к коронавирусу) опубликованные Центром Гамалеи в препринте, посвященном исследованию эффективности вакцины «Спутник Лайт»;
- аналогичные, но гораздо более точные данные репрезентативного сероопроса в Петербурге, проводимого Европейским университетом.
И конечно, полученные результаты эффективности вакцин сопоставлены с ретроспективными исследованиями других вакцин, многократно описанными в научной литературе.
Данные о заболеваемости в Москве
Данные о заболеваемости, анализ которых приведен ниже, переданы «Медузе» источником, имеющим доступ ко внутренней системе учета депздрава Москвы. По его словам, эта внутренняя система позволяет городским властям оперативно мониторить ситуацию с ковидом и реагировать на нее. В ней содержатся записи о заболевших, поступивших в медучреждения, об их диагнозе, течении болезни (легком, среднетяжелом, тяжелом и т. д.), о статусе вакцинации и прочем.
За период с июня 2021 года, когда источник начал собирать и передавать информацию о заболеваемости, в систему мониторинга многократно вносились изменения. Например, поменялась используемая классификация диагноза заболевших (сейчас она соответсвует МКБ-10, это диагнозы U07.1 и U07.2).
Важнее, что в августе из системы исключили данные о статусе вакцинации и типе использованной вакцины у заболевших, в результате чего наш анализ эффективности оказался ограничен всего двумя месяцами: июнем и июлем. Что касается сравнения разных вакцин, его оказалось возможно провести на основе заболеваемости лишь за один месяц — июль, так как до этого количество привитых другими вакцинами в Москве было исчезающе малым. В процессе почти полугодового мониторинга системы депздрава также оказалось, что данные за прошедшие месяцы в ней со временем немного корректируются, вероятно, в ходе уточнения диагноза заболевших. Эти изменения, однако, не были значительными и никогда не превышали 10% от исходно собранных значений.
Данные о вакцинациях
Помимо данных о заболеваемости, для оценки эффективности вакцины необходимы подробные данные о статистике вакцинации. В России, в том числе в Москве, до сих пор такая статистика официально не публикуется, хотя власти эпизодически рассказывают об общем количестве вакцинированных граждан (здесь можно найти наиболее подробный список таких заявлений по Москве). В таких сообщениях почти никогда не раскрывают важный аспект хода кампании — доли вакцинированного населения в разных возрастных группах и использованных препаратах. Информация о них, однако, совершенно необходима для того, чтобы можно было использовать данные о заболеваемости в качестве инструмента оценки эффективности вакцин.
К счастью, введение публичной системы QR-кодов на сертификаты вакцинации позволило нам обойти эту проблему: мы использовали данные этой системы, чтобы получить случайную анонимизированную выборку QR-кодов вакцинированных. В выборке содержится информация о годе рождения человека, получившего вакцину, ее название — и дата, до которой действует выданный сертификат (это дата введения второго компонента вакцины + один год).
Используя эту информацию и информацию об общем числе вакцинированных, нам удалось собрать подневные таблицы количества и долей вакцинированных внутри когорт разного возраста для каждого региона и для каждой из применяемых в России вакцин. Эта информация, в свою очередь, позволила рассчитать, какую именно долю заболевшие вакцинированные составляют среди всех вакцинированных данной возрастной группы в Москве. Как и другие таблицы, таблица вакцинированных не содержит персональных данных.
Как определялась эффективность вакцин
Эффективность вакцины — это мера снижения риска заболевания у привитых по сравнению с непривитыми. Чтобы рассчитать это снижение риска корректно, по всем остальным параметрам группы должны быть максимально похожими. В клинических исследованиях на добровольцах этой похожести добиваются самым эффективным методом — случайным распределением людей в группы вакцины и плацебо, то есть рандомизацией. Чтобы исключить субъективность в постановке диагноза, рандомизация обычно сопровождается также двойным ослеплением: ни доброволец, ни врач не знает, в какую группу человек попал и, соответственно, что было во введенном препарате — вакцина или плацебо.
В исследованиях, которые делаются уже после начала кампании вакцинации, ни плацебо-контроля, ни ослепления сделать нельзя. Сопоставимости групп привитых и непривитых добиваются с помощью нескольких методов, прежде всего подхода «случай — контроль»: каждому заболевшему вакцинированному, попавшему в выборку, подбирается человек того же пола и возраста, заболевший в тот же день, но при этом не вакцинированный (дополнительно может учитываться наличие хронических заболеваний, район проживания, раса и т. д.). Затем внутри этих сбалансированных по разным параметрам групп рассчитывается риск заболеть людей в разных группах. Часто дополнительно учитывается время экспозиции — длина периода, в течение которого человек мог заболеть. На основе этого измеренного риска и определяется эффективность препарата (методически подробности можно прочитать в обзоре).
В случае данных, имеющихся в распоряжении «Медузы», составить полностью сбалансированные группы «случай — контроль» невозможно. Однако можно оценить относительный риск заболеваемости в той или иной возрастной группе, вакцинированной тем или иным препаратом. Такой анализ представляет собой простейший вариант ретроспективного когортного исследования, в котором рассчитывается отношение шансов (OR) заболеть среди тех, кто сделал или не сделал прививку.
Подобных исследований противоковидных вакцин уже много. Методически наш анализ напоминает, например, небольшое исследование заболеваемости вакцинированных в шведском лене Скон. Но еще больше этот анализ воспроизводит работу самих разработчиков «Спутника» из Центра Гамалеи, сделанную на тех же данных депздрава Москвы и описанную в соответствующем препринте. За тем исключением, что, в отличие от его авторов, вместо индивидуальных у нас только групповые данные и, что важнее, мы публикуем результаты по вакцинам, которые действительно массово применяются в России: «Спутнику V» и «ЭпиВакКороне», а не «Спутнику Лайт», важному прежде всего для экспорта.
Что нужно для расчетов
Для расчета шансов заболеть и — в дальнейшем — оценки эффективности вакцины в каждой группе нужно знать всего четыре числа:
- количество заболевших вакцинированных в выборке, a
- общее число вакцинированных в Москве, b
- количество заболевших невакцинированных в выборке, c
- контрольная группа, d
Отношение шансов в таком случае составит:

А эффективность вакцины:
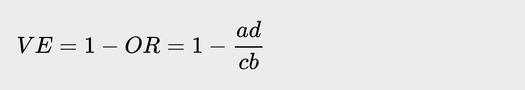
Далее:
- В качестве генеральной совокупности мы приняли всех жителей Москвы, игнорируя приезжих как пренебрежимо малую часть от всего населения.
- Число вакцинированных и невакцинированных заболевших (a и c) имеются в данных депздрава Москвы по трем возрастным группам (18–50, 51–70, 71–100) и нескольким исходам (бессимптомная инфекция, легкое течение, среднетяжелое течение, тяжелое течение и, для некоторых групп, летальные случаи).
- Число вакцинированных в разных возрастных группах и разными препаратами (b) официально не публиковалось. Оно было рассчитано нами на основании выборки из реестра вакцинных сертификатов, как это описано выше.
- Наибольшую сложность представляет расчет контрольной группы, то есть числа d — это количество невакцинированных москвичей, которые потенциально могли бы попасть в статистику заболевших в расчетном месяце, но, к счастью, не заболели. Понимая, что для расчета объема этой группы нет единственно правильного подхода, мы использовали три разных методики. Они дали примерно сходные результаты.
Расчет контрольной группы
Самым простым и прямолинейным способом расчета контрольной группы было бы простое вычитание из общего населения Москвы числа вакцинированных. Точнее — вычитание из известного числа москвичей конкретной возрастной группы числа вакцинированных москвичей в этой группе. Однако такой метод не учитывает значительной доли переболевших, тем такой простой подход будет сильнее занижать эффективность вакцины.
Этот эффект легко проиллюстрировать на примере. Допустим, в случае некоторого заболевания была привита ровно половина популяции города с населением миллион человек, а за изучаемый период времени среди его жителей заболело 10 вакцинированных и 100 невакцинированных. Отношение наблюдающихся шансов заболеть в таком случае будет равно доле вакцинированных заболевших от всех вакцинированных, разделенной на долю невакцинированных заболевших среди всех невакцинированных. OR = (10/500000) / (100/500000) = 0,1, что эквивалентно 90-процентной эффективности вакцины.
Однако если представить, что в той же популяции среди невакцинированных на самом деле половина уже переболела и имеет естественный иммунитет, то знаменатель (число невакцинированных, которые в принципе могли бы заболеть) следует уменьшить, а истинная эффективность вакцины окажется выше: OR = (10/500000) / (100/250000) = 0,05, VE = 1 − OR = 95%. Другими словами, не учитывая переболевших с их естественным иммунитетом, мы занижаем оценку эффективности вакцины.
Как можно оценить число имеющих естественный иммунитет москвичей на июнь и июль — месяцы, по которым есть данные о заболеваемости? Использовать для этого официальные данные о суммарном числе заболевших невозможно — хорошо известно, что они занижены в несколько раз по сравнению с данными по избыточной смертности.
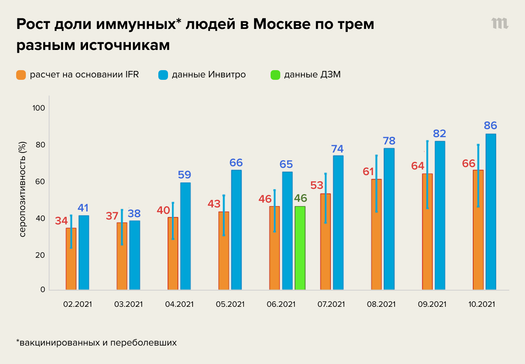
Оценить долю переболевших было бы легче, если бы в Москве проводились хорошие количественные исследования популяционного иммунитета (сероопросы), аналогичные тем, что делает группа Антона Барчука в Европейском университете в Санкт-Петербурге. Напомним, что, по их данным, на начало апреля 2021 года в Петербурге инфекцию перенесли 45% горожан, а на октябрь 2021-го антитела определялись уже у 83% населения (среди невакцинированных — у 78%). Очевидно, что уровень популяционного иммунитета в Москве летом находился где-то в промежутке между этими крайними значениями из Петербурга, между 40 и 80%.
Можно ли оценить долю переболевших среди невакцинированных более точно и рассчитать таким образом знаменатель d? Для этого можно было бы использовать аналогичные сероопросы, которые проводятся в Москве. Более того, результаты этих сероопросов уже использовались самими разработчиками «Спутника» в исследовании эффективности «Спутника Лайт». В этой работе для расчета эффективности вакцины на основе тех же данных депздрава Москвы о заболеваемости доля неиммунного населения на июль принята за 54% как раз на основе московского сероопроса. Однако на результаты этого сероопроса может сильно влиять методика его проведения, которая не учитывает смещенность выборки (в Москве тестируют только людей, попадающих в больницы).
Предложить один, оптимальный и не имеющий недостатков метод расчета показателя d в условиях столь низкого уровня понимания развития пандемии в Москве, к сожалению, невозможно. Поэтому нами были приняты все три основных варианта для расчета контрольной группы, d:
- метод, вовсе не учитывающий существование переболевших и дающий лишь нижнюю границу эффективности вакцин;
- метод, воспроизводящий подход самих разработчиков «Спутника V», в нем прямо используются результаты смещенного московского сероопроса.
Хорошие новости заключаются в том, что вне зависимости от способа расчета эффективности главные выводы исследования никак не меняются:
- высокая эффективность «Спутника» в снижении тяжелого течения заболевания бесспорна для всех возрастных групп;
- снижение эффективности в старшей группе относительно младших видно при любых методах расчета;
- никакого защитного эффекта «ЭпиВакКороны» в московских данных не обнаруживается.
Пример расчета эффективности вакцин
Для того чтобы проиллюстрировать принцип расчета, возьмем для примера всего один месяц, одну возрастную группу, один тип исхода заболевания и посчитаем снижение риска заболеть у вакцинированных без разбивки на конкретный препарат.
Так, по нашим данным, в июне 2021 года с формой «тяжелое течение» были зарегистрированы:
- 21 заболевший из полностью вакцинированных (значение a);
- 569 человек тех, кто не был вакцинирован (значение c).
При этом из выборки регистра вакцинированных мы знаем, сколько к началу июня было получивших два укола:
- 714 995 человек, почти все они (99,5%), получили «Спутник V», это значение c.
Теперь, если в расчете эффективности вакцины мы не будем учитывать переболевших, а возьмем в качестве контрольной группы d просто всех москвичей нужного возраста (всего 5 760 116 человек, по данным Росстата) за вычетом вакцинированных, то получим:
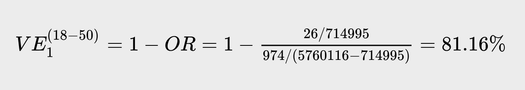
Если же для расчета контрольной группы воспользоваться данными московского серомониторинга, то она (те, кто не был вакцинирован и не переболел в данной возрастной когорте) окажется меньше, а эффективность вакцины станет пропорционально больше:
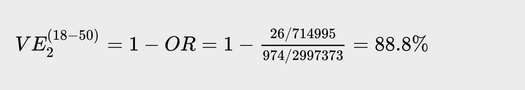
Сразу же можно заметить, что с ростом возраста тот же расчет с той же контрольной группой дает все более низкую эффективность:
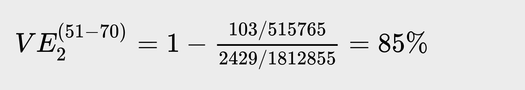

Приведенные примеры показывают, что сами по себе расчеты не представляют собой ничего особо сложного и их довольно легко воспроизвести. Тем не менее, чтобы правильно интерпретировать полученные значения, нужно учитывать множество ограничений, которые накладывают на наши ограничения недостаточность информации и общая непрозрачность.
Ограничения, смещения и возможные ошибки
В нашей работе мы постарались максимально аккуратно подойти к анализу тех данных, которые у нас есть. Однако по большому счету эти данные лишь «крохи» по сравнению с тем, что есть в распоряжении российских медицинских чиновников и что необходимо для максимально корректной оценки эффективности вакцин. Тем более по сравнению с тем, что собирается и анализируется учеными из Великобритании, Дании, Израиля, США, Катара и других стран.
- Во-первых, в расчете контрольной группы невакцинированных и неболевших мы полагаемся прежде всего на данные сероопроса, которые, как уже сказано выше, получены не на репрезентативной выборке и могут быть смещены. Это может вносить некоторую ошибку, которая, однако, не может быть большой — два альтернативных способа оценки количества иммунных людей (на основании избыточной смертности и серомониторинга компании «Инвитро») дают совпадающие значения. К середине июня в Москве около половины населения переболели или были вакцинированы, что видно здесь:
- Во-вторых, мы не учитываем, что Москва — не замкнутая система. Люди, которые попадают в московскую статистику заболевших, могли приехать из других регионов, а те, кто вакцинировался в Москве, могли из нее уехать и заболеть в другом месте. Однако, чтобы существенно повлиять на расчетную эффективность, для этого нужно была бы массовая «вакцинная миграция» в столицу или из нее, о которой ничего не известно
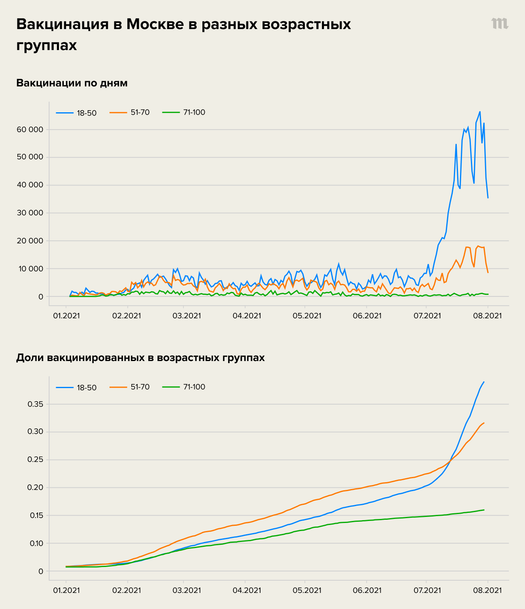
- В-третьих, для заболевших мы не знаем времени, прошедшего с момента вакцинации. Если бы речь шла, например, о израильских данных, где вакцинация проводилась четкими, хорошо организованными волнами от старших групп к младшим, то без знания о времени вакцинации мы бы не смогли сделать из наших данных никаких выводов. Тем не менее в России с первого же дня вакцинации привиться могли взрослые люди любого возраста. Анализ темпов вакцинации из выборки в разных возрастных когортах позволяет это подтвердить — время, прошедшее с момента второго укола к началу июня в разных возрастных группах (до начала массовой «полуобязательной» вакцинации в середине июня), почти не отличается.
Доля вакцинированных в разных возрастных группах со временем:
- Наконец, следует повторить, что мы имеем дело с открытой вакцинацией, то есть с ситуацией, когда участники исследования знают о том, что они вакцинированы. Это знание способно сильно влиять на поведение, поэтому полученные значения эффективности вакцин нельзя сравнивать с теми, что получены в клинических исследованиях на рандомизированных добровольцах.
Более подробно наши расчеты и исходные данные можно посмотреть в препринте и на GitHub.
И что теперь делать?
За время пандемии «Медуза» выпустила сотни материалов о том, что вакцинация должна проводиться только препаратами, доказавшими свою эффективность, в том числе «Спутником V». Вакцина, созданная в Центре Гамалеи группой Дениса Логунова, — эффективный и крайне своевременно разработанный препарат на удачной аденовирусной платформе. Ее (не очень хорошая) репутация в мире и внутри России, к сожалению, не соответствует качеству самой вакцины — и это связано прежде всего с отсутствием информационной прозрачности. Нежелание властей публиковать важнейшие статистические данные, касающиеся заболеваемости ковидом, вынуждает искать ответы даже на самые простые вопросы о российской вакцине в зарубежных исследованиях из Сан-Марино, Аргентины и Венгрии.
Все эти проблемы, впрочем, меркнут на фоне ситуации с другой российской вакциной. «ЭпиВакКорона» — препарат с недоказанной эффективностью, который почему-то продолжает производиться и применяться в России в 2022 году.
Вот что, по нашему мнению, могут (и должны) сделать те, от кого зависит применение этой вакцины:
- Во-первых, Минздрав России и депздрав Москвы должны конструктивно ответить на петицию гражданских исследователей — и выложить старые и текущие обезличенные данные о статистике заболеваемости среди вакцинированных и другие сведения, необходимые для мониторинга эффективности вакцин, как это делают медицинские статистики других стран. Без этих данных невозможно расчитывать на доверие граждан, а тем более — на успех в борьбе с ковидом.
- Во-вторых, Минздрав России должен отозвать регистрацию «ЭпиВакКороны» как препарата без доказанной эффективности, а также опубликовать результаты экспертизы, по итогам которой он был зарегистрирован.
- В-третьих, разработчик «ЭпиВакКороны» — центр «Вектор» — должен обнародовать данные клинического исследования III фазы, которое ведется с начала 2021 года и о результатах которого до сих пор ничего не известно.
Александр Ершов и Ольга Матвеева при участии Дмитрия Кузнеца
Редакция «Медузы» благодарит волонтеров проекта V1V2.ru и лично Макса Попова за помощь в подготовке материала
(1) Пептидная вакцина
Согласно описанию производителя, «ЭпиВакКорона» содержит пептиды — синтетические фрагменты S-белка коронавируса, «сшитые» с носителем.
(2) Что с протоколом?
Протокол клинического исследования «Спутника» так и не был опубликован, как и результаты его экспертизы в Минздраве. В России статья 37 закона «Об обращении лекарственных средств» требует публикации результатов экспертизы, на основании которой принимается решение о регистрации лекарственных средств. Благодаря зарубежным исследователям, которые в изучении «Спутника» оказались гораздо более открытыми, чем российский Минздрав, сейчас эти документы уже мало что поменяют в наших знаниях об этой вакцине.
(3) Рандомизация и ослепление в клинических исследованиях
Рандомизация — случайное распределение добровольцев в группы вакцины и плацебо; ослепление — сокрытие информации от участника исследования о том, что именно он получил.
(4) Прорывные инфекции
Те заболевания, которые случились после вакцинации от этой инфекции. Проще говоря, когда человека привили, но он все равно заболел, хотя прошло достаточно времени для выработки иммунитета.
(5) Доверительный интервал
Предел ошибки: диапазон значений, куда с вероятностью 95% попадает истинная величина, которую пытаются измерить.
(6) Какие могут быть объяснения?
Во-первых, именно в этой группе много людей с хроническими заболеваниями, которые более мотивированы прививаться, чем остальные (данные не позволяют сделать на это поправку). Во-вторых, известно, что люди старшего поколения могут воспринимать прививку как пропуск из изоляции, что может делать поведение таких людей после вакцинации более рискованным. В более молодых группах гораздо больше людей, от которых вакцинации требует работодатель, и прививка никак не влияет на их образ жизни и поведение.
(7) Что это за эффективность?
Следует добавить, что эти 81% нельзя считать общей эффективностью вакцины, так как при этом не учитывается способность вакцин в принципе снижать заболеваемость, то есть понижать вероятность попасть в центр распределения и стать участником такого исследования. Cуммарная эффективность вакцин, которую авторы тогда не измеряли, должна быть несколько выше.
(8) Выборка довольно маленькая
Число привитых этой вакциной среди тех людей, что попали в исследование, оказалось невелико (всего 17 человек), и это объясняет низкую точность измерения эффективности (95%-ный доверительный интервал от минус 191 до плюс 33%).
(9) Если точнее
Данных о вакцинированных «ЭпиВакКороной» у нас тоже довольно мало (суммарно 61 тяжело заболевший). Так что, учитывая доверительные интервалы, точное утверждение звучит так: с вероятностью 95% эффективность «ЭпиВакКороны» в группе от 18 до 50 лет (где меньше всего заболевших) не превышает 45%, в группе 50–70 она не превышает 11%, а в группе 70+ уходит далеко в минус. На практике это все равно означает одно: вакцина неэффективна.
(10) Как влияет доля переболевших непривитых
Чем выше доля переболевших непривитых, тем ниже будет расчетная эффективность вакцины — просто потому что вакцинированные сравниваются с людьми, уже частично защищенными от заболевания. В нашем исследовании мы эту долю учитывали по методу, о котором сказано ниже. Однако ни один из таких методов не совершенен, особенно в российских условиях, когда данные о заболеваемости ненадежны.
(11) Зачем понадобилось общее число вакцинированных?
Из выборки реестра вакцинных сертификатов мы использовали только данные о пропорции вакцинированных в разных регионах, разными препаратами и в разных возрастных группах. Общее число выданных сертификатов мы брали из официальных источников.Сравнивая объем выборки с официальной информацией, мы установили, что наша выборка на разные даты давала практически одну и ту же пропорцию от официальных данных.
(12) Это точное или приблизительное число?
Это реконструированное значение из большой выборки реестра, которая составляет около одного процента от всей совокупности. Сопоставление данных из выборки на тот день, когда озвучивались официальные данные, позволяет утверждать, что ошибка в количестве вакцинированных не превышает 10%.