
Вы говорите, что омикрон опасен, как и другие штаммы. Но почти все вокруг болеют легко. Как же так? Объясняем на картинках с человечками и воображаемом городе, где живут одни дети
Мы рассказываем честно не только про войну. Скачайте приложение.
Эпидемиологи под руководством Нила Фергюсона из Имперского колледжа в Лондоне выпустили самое масштабное сравнительное исследование вирулентности вариантов дельта и омикрон. В нем сведена воедино информация о тяжести заболеваний, которые вызывают эти два варианта вируса, основанная на исходах болезни более чем полутора миллиона британцев. Результаты анализа дают уникальную возможность наглядно и подробно оценить персональные риски заболевания обоими вариантами для каждого конкретного человека. Заодно эта работа поможет объяснить, что мы имели в виду, когда писали, что приход омикрона не такая хорошая новость, как может показаться, и он не работает как «мягкая вакцина» против ковида.
Эпидемиологи из группы Фергюсона исследовали вирулентность — то есть тяжесть заболевания, которое вызывает новый вариант (а кажется, что он с нами давным-давно) коронавируса. Они оперируют относительными рисками, то есть сравнивают риск госпитализации при заражении омикроном или дельтой. На результат, как оказалось, влияет и возраст (риск для разных групп может быть разным), и, конечно, статус вакцинации. Сначала мы рассмотрим результаты этого сравнения, а потом перейдем к абсолютным рискам заболеть для каждого человека.
Чем отличаются относительные и абсолютные риски
Как и эффективность вакцин, «относительные риски» — это довольно абстрактное понятие, которое не всегда легко понять и примерить на себя. Например, если вам сделали прививку вакциной, эффективность которой составляет 90%, интуитивно кажется, что это должно значить: «Вероятность, что я не заболею, 90%». Но на самом деле нет — речь о том, что по сравнению с группой невакцинированных вероятность заболеть на 90% ниже.
В клинических исследованиях обычно есть две группы: группа вакцины и группа плацебо, при этом они почти ничем (по возрастному составу, образу жизни и т. д.) не должны отличаться друг от друга. Тогда, чтобы говорить о 90%-ной эффективности, нужно, чтобы в группе плацебо заболела за тот же период времени в 10 раз большая доля людей (от общего числа группы), чем в группе вакцины. Если доля заболевших в группе плацебо окажется в 20 раз больше — эффективность составит 95%, если всего в два раза больше — то 50% и т. д.
При этом важно понимать, что речь по-прежнему идет про относительный риск. Поэтому даже если эффективность вакцины (то есть фактически относительный риск) со временем никак не меняется, то абсолютный риск заболеть для каждого конкретного человека может расти и падать в огромных пределах, прежде всего под влиянием общего количества инфицированных людей в популяции. Грубо говоря, когда заболевших вокруг становится в десять раз больше, отличия в эффективности вакцины в 10% уже не будут иметь почти никакого значения для оценки абсолютного риска заболеть.
Омикрон обладает меньшей природной вирулентностью почти для всех. Но не для детей
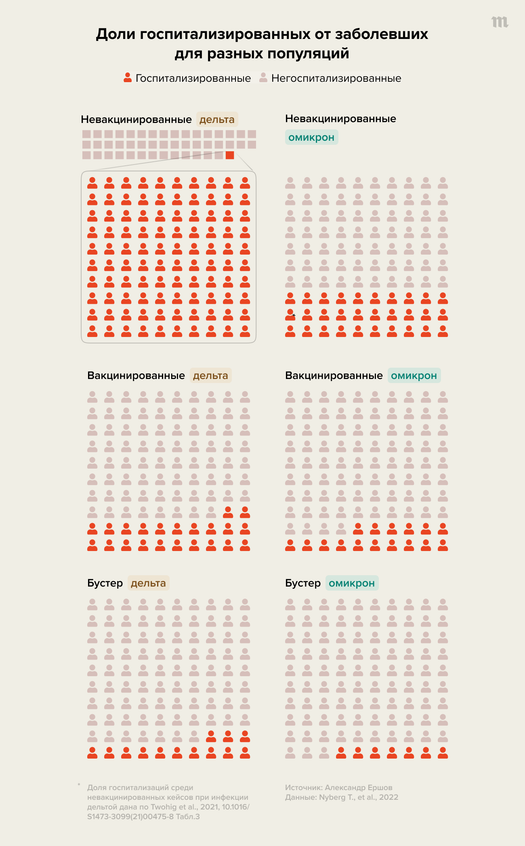
Первые оценки вирулентности для невакцинированных и неболевших, о которых уже писала «Медуза», говорили о том, что омикрон, видимо, реже вызывает тяжелые заболевания, чем дельта. Для людей, которые никогда не сталкивались с SARS-CoV-2 и не были привиты, риск госпитализации оценивался примерно на 25–30% меньше. Новое исследование группы Фергюсона даже улучшило эту оценку — в среднем по популяции относительный риск попасть в больницу при омикроне по сравнению с дельтой уменьшился на 70% (но речь здесь только о тех, у кого нет никакого иммунитета).
Пример:
Допустим, в некоем абстрактном городе, где еще нет вакцинированных, происходит распространение варианта дельта. За день в нем заболело некоторое количество человек. Мы не знаем, сколько точно, зато знаем, что в течение двух недель после положительного теста госпитализировано из них оказалось ровно 100 человек. Если же заменить дельту на омикрон при том же количестве заболевших, в больнице окажется уже не 100, а только 30 человек. В этом проявляется «мягкость» омикрона, то есть (в данном случае) его сниженная вирулентность для невакцинированных.
Довольно неожиданной новостью, однако, оказалось то, что снижение риска не одинаково для невакцинированных разного возраста. Оно максимально для людей 50–70 лет, но его фактически нет для подростков и детей — для тех, кому меньше 10 лет, этот риск даже немного выше, чем риск госпитализации после дельты.
Пример:
Представьте довольно необычный город, где живут только люди возраста 50–59 лет, которые не вакцинированы и еще не болели ковидом. Если в нем из-за дельты в больницу попало 100 человек, то при заражении омикроном госпитализированных может оказаться всего 14. В «детском» городе, все жители которого младше 10 лет, при омикроне в больнице окажется вообще 110 человек.
При этом, конечно, нужно понимать, что абсолютный риск госпитализации для людей старше 50 все равно несравнимо больше, чем у детей. Если в два города, в одном из которых живут только люди старшего возраста, а в другом — только дети, придет омикрон, то во «взрослом» городе все равно заразится и умрет больше людей. Просто при дельте заразившихся взрослых было бы еще больше (а детей, возможно, чуть меньше).
Эффективность вакцин против омикрона сильно упала, но для вакцинированных омикрон тоже «мягче». И в этом нет противоречия
Впрочем, доля тех, кто не переболел коронавирусом и не сделал прививку, стремительно снижается. Поэтому влияние омикрона на людей с иммунитетом имеет большее практическое значение. А главное отличие этого варианта — как раз способность преодолевать иммунитет, полученный в результате вакцинации или болезни предыдущими вариантами SARS-CoV-2. Вакцины оказались гораздо менее эффективны против инфекции этим вариантом: например, по последним данным Британского Медицинского агентства (UKHSA), спустя 4–5 месяцев после второго укола AstraZeneca эффективность вакцины против заболевания с симптомами в случае контакта с омикроном падает до нуля — то есть вакцинированные и невакцинированные заболевают с равной вероятностью.
«Спутника» в британской статистике, конечно, нет, а при прямых сравнениях вакцин он оказывается значительно более эффективным. В данном случае мы используем вакцину AstraZeneca из консервативных соображений — в качестве «нижней границы» эффективности других вакцин.
Но важно не путать просто симптоматическое заболевание с тяжелым течением болезни. Статистика госпитализаций, приведенная в докладе группы Фергюсона, в очередной раз подтверждает, что при дельте вакцины хорошо помогали против госпитализации. Так, относительный риск для привитых AstraZeneca даже спустя пять месяцев значительно ниже, чем риск для невакцинированных.
Пример:
Возьмем тот же город, где живут только невакцинированные люди и где среди заразившихся дельтой в больницу попали 100 человек. В случае если бы все были вакцинированы, госпитализированных оказалось бы 22 человека при том же числе инфицированных. Свежий бустер дополнительно уполовинивает это число — госпитализированных окажется всего 13 (при условии, что все получили третью дозу вакцины 2–7 недель назад).
Вакцины снижают число госпитализаций и при омикроне — но хуже, чем при дельте.
Пример:
Как мы помним, при замене дельты на омикрон в нашем городе, где заболели все невакцинированные люди, в больницу попадают только 30 человек. Но если все вакцинированы (и тоже AstraZeneca, 5+ месяцев после укола), госпитализированных оказалось бы вдвое меньше — 16/17 человек.
Видно, что разница между 16/17 людьми и 30 людьми не так велика, как между 22 и 100. Это ожидаемо — в этом и проявляется падение вакцинной эффективности. Но все равно 16/17 — почти вдвое меньше, чем 30, так что риски для невакцинированных при омикроне значительно выше, чем для вакцинированных.
Если же к основной вакцинации у всех заболевших добавится бустер, то при том же числе инфицированных госпитализированных окажется меньше семи. Другими словами, бустер уменьшает риск относительно «простой вакцинации» еще в 2,5 раза.
Перенесенное заболевание дает определенную защиту. Но бустер точно лучше
Исследователи из Имперского колледжа изучили и защиту, которую против госпитализации при новом заражении дает перенесенное ранее заболевание.
У человека, который переболел и при этом ни до, ни после не делал прививку, риск госпитализации при следующем заболевании снижается примерно вдвое — по сравнению с теми, кто не болел (и тоже не делал прививку).
Пример:
Если из ранее не болевших людей, которые не сделали прививку, в больницу при заражении попадут 100 человек (как в самом первом примере с дельтой), то среди переболевших и заразившихся снова таких будет 55.
Напомним, что среди получивших свежий бустер в больницы попадает меньше семи человек.
В свою очередь, для вакцинированных людей болезнь не выполняет роль «природного бустера», который усиливает защиту от госпитализации в случае еще одного заражения.
Пример:
Представим, что в больницу попадают 100 ранее не болевших вакцинированных. В таком случае в группе тех, кто ранее и вакцинировался, и переболел (до или после вакцины — не важно), число госпитализированных будет почти таким же — 96 человек. Разница здесь в пределах случайной ошибки.
Иными словами, во избежание госпитализации при следующем заражении лучше вакцинироваться и сделать бустер, чем переболеть.
К сожалению, все это не говорит о том, что приход омикрона — однозначно хорошая новость
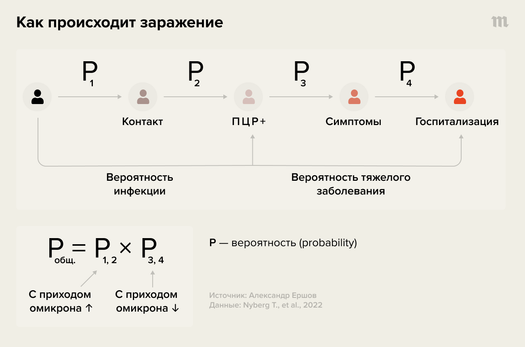
Мы рассмотрели вероятности, при которых разные люди попадут в больницу, уже заразившись. Но на самом деле риск тяжело заболеть и отправиться в больницу состоит из произведения двух вероятностей:
- вероятности заразиться
- вероятности, заразившись, заболеть тяжело.
Последняя вероятность — это и есть вирулентность, которая обсуждалась выше и которая, по британским и аналогичным данным из Израиля, Швейцарии и других стран упала почти во всех возрастных и иммунных группах (пусть и по-разному, а у детей не упала вовсе).
Однако совокупный риск тяжело заболеть и попасть в больницу с приходом омикрона стал не ниже, а выше, чем раньше, — из-за многократно выросшего первого множителя этого простого уравнения, то есть повышенного риска заразиться.
Сам риск заражения можно разделить еще на два компонента:
- риск встретить инфицированного человека
- риск, встретившись, заразиться
Если попытаться рассчитать именно абсолютный риск заболеть для каждого человека в каждый момент времени, именно первый компонент будет определяющим. Интуитивно понятно, что чем больше заболевших вокруг, тем больше риск заболеть самому.
Можно ли посчитать, как вырос риск?
Точно рассчитать риск практически невозможно — он будет очень разным для разных людей. Однако можно оценить то, как он изменился с приходом омикрона.
Так, на осеннем пике заболеваемости дельтой в Москве (по которой есть относительно хорошие данные) в день регистрировалось около 6000 новых заболевших. На пике заболеваемости омикроном заболевших было уже около 25 тысяч человек в день (в реальности существенно больше, так как доля положительных сильно выросла). Принимая в расчет 14-дневный инфекционный период заболевания можно говорить примерно о 14 × 6000 = 84000 и 14 × 25000 = 350000 инфицированных, или 0,7% и 2,9% от населения соответственно.
Теперь, если мы предположим, что в течение недели некий человек контактирует с 100 другими людьми, то вероятность, что он повстречает за это время хотя бы одного инфицированного, для периода пиковой заболеваемости дельтой составит 1-(1-0,007)¹⁰⁰ = 50% На пике омикронной волны, когда заболеваемость была в четыре раза больше, соответствующая вероятность будет гораздо выше: 1-(1-0,029)¹⁰⁰ = 95%.
Риск встретить инфицированного человека многократно вырос с приходом омикрона, а это самое главное
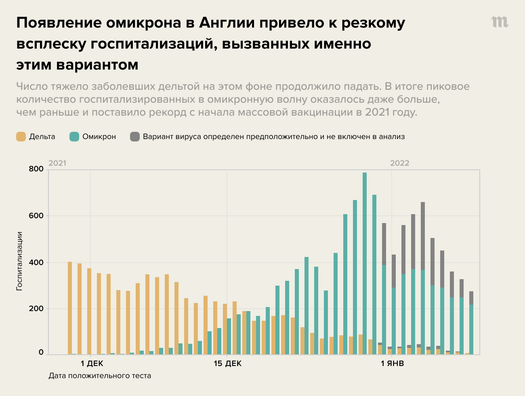
Если, например, посмотреть на статистику заболеваемости, где отдельно показаны заразившиеся дельтой и омикроном (по Великобритании ее приводит команда Фергюсона), хорошо видно, что заболеваемость дельтой в конце 2021 года медленно падала по мере сжатия доли неиммунных в популяции. При этом в той же популяции, среди тех же людей (и с тем же уровнем сдерживающих мер, масками и т. д.) заболеваемость омикроном резко пошла наверх.
Основной причиной этого роста стало появление варианта вируса, способного легко уходить от иммунитета. Это мгновенно открыло ему широкое поле потенциальных «целей», которые дельте были недоступны. Одного этого было бы достаточно для всплеска, однако, как становится понятно из последних британских докладов, важную роль в распространении омикрона сыграл еще один фактор — уменьшение серийного интервала. То есть времени, которое проходит между тем, как человек заразился сам и начал заражать других.
Для дельты серийный интервал составляет в среднем четыре дня, а для омикрона основной разновидности (BA.1) — 3,72 дня. Другая линия омикрона, BA.2, которая сейчас активно изучается эпидемиологами, по-видимому, имеет еще более короткий серийный интервал, около 3,27 дня. Доля этого варианта в Великобритании пока небольшая (4,1%), но она постепенно растет. И рост этот, судя по всему, происходит именно благодаря ускоренной передаче вируса, а не дополнительной способности уходить от иммунитета. Такой способности у этого варианта, к счастью, нет, поэтому вакцины действуют на него так же, как и на BA.1
Из всего этого очевидно, что, если бы омикрона не появилось, большинства последующих инфекций можно было избежать. Даже несмотря на то, что при заражении дельтой риск тяжелого исхода выше, заболеваемость падала — и число госпитализированных и умерших к нынешнему моменту было бы гораздо меньше, чем в реальности, с приходом «мягкого» омикрона.
Это хорошо видно на графике ниже, где показаны не все заражения (которые можно было бы проигнорировать), а именно госпитализации.
Вопреки распространенному мнению, омикрон сам по себе не заразнее дельты. Просто он умеет обходить иммунитет
До сих пор природная заразность, или трансмиссивность, омикрона измерена хуже других эпидемиологических параметров. Но первые данные из Дании говорят о том, что на самом деле риск передачи омикрона при контакте между людьми не выше, чем был у дельты.
В работе, где ученые анализировали риск заразиться, когда в доме находится инфицированный, было обнаружено, что для омикрона такая вероятность от дельты почти не отличается — если речь идет о людях без всякого иммунитета, вакцинного или от предыдущего заболевания (точнее говоря, измеренное значение было выше на 17%, но это отличие статистически незначимо). Другими словами, оба варианта заражают неиммунных людей с одинаковой вероятностью.
А то, что так много людей — в том числе наверняка среди ваших знакомых — заразилось омикроном, объясняется тем, что он умеет обходить иммунитет. При этом для заразившегося человека с прививкой он реже ведет к госпитализации, чем вела дельта. Так возникает эффект «повального, но мягкого омикрона»: при дельте несколько месяцев назад заражались в подавляющем большинстве люди без всякого иммунитета, а теперь — грубо говоря — все подряд. Но от тяжелого течения вакцина каждого конкретного человека уберегает, а вакцинированных и переболевших уже очень много (да и для людей без иммунитета омикрон не так опасен).
Тем не менее в абсолютных цифрах появление омикрона повысило риски тяжелой болезни для всех.
Автор: Александр Ершов
Редактор: Дмитрий Карцев
(1) Как было бы с дельтой?
В случае контакта с дельтой те же самые люди оказываются по-прежнему частично защищены от заболевания — риск заболеть у них примерно в два раза меньше по сравнению с невакцинированными (эффективность AstraZeneca сохраняется на уровне чуть выше 40%, а Pfizer — чуть выше 60%).
(2) Про какую эффективность вы говорите?
В данном случае речь про способность вакцин предотвращать госпитализации у уже заболевших людей. Конечно, вакцины влияют еще и на вероятность заразиться и в принципе получить положительный тест (вероятность P2 на схеме ниже), однако в данном случае этот эффект выносится за скобки, мы говорим об эффективности в более узком смысле.
(3) Почему вы обсуждаете только данные из Англии?
Потому что сырые данные, которые выкладывают Израиль, Швейцария и другие страны, не были нормализованы (притом что они очень ценны). Отличия, которые в них наблюдаются, могут быть частично связаны с посторонними факторами: географией проживания, социальным статусом и т. д. В данных группы Фергюсона эти случайные отличия учтены, на них сделаны поправки. В целом, однако, все эти данные согласуются друг с другом.